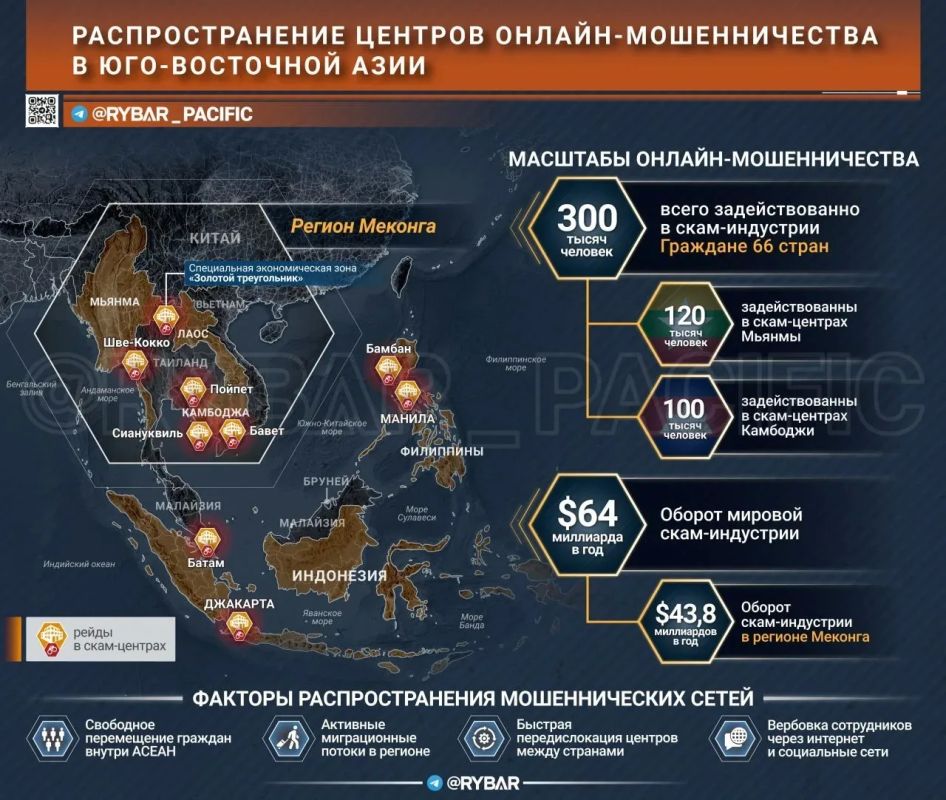
Рак молочной железы остается самой распространенной злокачественной опухолью у женщин, и его коварство в том, что на ранних стадиях болезнь может не проявляться вовсе. Поэтому именно регулярный скрининг остается главным инструментом раннего выявления, когда лечение наиболее эффективно, сообщил РИАМО директор департамента патоморфологии и клинической цитологии, кандидат медицинских наук Дмитрий Буланов.
Есть «тихие» сигналы, на которые стоит обратить внимание: появление уплотнения в груди или подмышке, утолщение и изменение структуры кожи по типу «апельсиновой корки», покраснение или шелушение ареолы, втяжение соска, выделения, особенно с примесью крови, изменение формы или размера одной груди, стойкая локальная боль. Отсутствие боли не означает, что проблемы нет — при любых изменениях необходима консультация врача.
«В последние годы диагностика сделала большой шаг вперед. Современная цифровая маммография и томосинтез позволяют лучше визуализировать ткань и повышают точность выявления опухолей на ранних стадиях. У женщин из группы риска или с высокой плотностью ткани молочной железы к маммографии добавляется магнитно-резонансная томография — самый чувствительный метод скрининга», — сказал врач.
Однако даже самые современные технологии не помогут, если женщина не приходит на обследование вовремя. Этому мешают страх, устоявшиеся мифы и убеждение, что обследование не нужно, если нет симптомов. Между тем именно регулярный скрининг позволяет диагностировать заболевание на ранней стадии, что значительно повышает шансы на успешное лечение.
По словам эксперта, особую роль в оценке риска играет наследственность. Примерно 5–10% случаев рака молочной железы связаны с патогенными вариантами генов BRCA1, BRCA2 и других. Носительство таких изменений значительно повышает пожизненный риск развития рака груди и яичников. Генетическое консультирование и тестирование рекомендуется женщинам, у которых рак диагностирован в возрасте до 45 лет, при тройном негативном раке до 60 лет, при двусторонних опухолях, семейных случаях рака молочной железы, яичников, поджелудочной или предстательной желез, а также при наличии известного семейного варианта.
«Выявление патогенных вариантов открывает возможности для индивидуализированной профилактики. Врач может рекомендовать более частый и ранний скрининг — ежегодную МРТ и маммографию с 25–30 лет, обсудить химиопрофилактику или, в отдельных случаях, профилактические операции, которые могут снизить риск развития рака груди на 85–95%. Для оценки индивидуального риска используются специальные калькуляторы, а при высоких значениях рекомендуется более пристальное наблюдение», — добавил Буланов.
Регулярные обследования должны начинаться с оценки факторов риска. Уже с 25 лет рекомендуется однократно пройти формальную оценку, учитывающую семейный анамнез, репродуктивные особенности и плотность ткани. Женщинам среднего риска в возрасте 30–39 лет достаточно самообследования и своевременного обращения к врачу при появлении симптомов. При высоком риске назначается ежегодная МРТ в сочетании с маммографией. С 40 до 74 лет при среднем риске рекомендуется маммография каждые 2 года, а начать ее можно и раньше, если того требует клиническая ситуация. Женщинам с плотной тканью молочной железы вопрос о дополнительных УЗИ и МРТ решается индивидуально. После 75 лет решение о продолжении скрининга принимается с учетом общего состояния здоровья.
Важно понимать, что «анализов крови на рак груди» не существует. Онкомаркеры, такие как CA15-3, CEA и CA27-29, не применяются для скрининга у здоровых женщин и не рекомендованы к использованию ведущими профессиональными обществами.
«Одним из направлений профилактики становятся так называемые „молекулы превенции“ — лекарственные препараты, снижающие риск развития рака у женщин повышенного риска. К ним относятся селективные модуляторы эстрогеновых рецепторов (тамоксифен, ралоксифен) и ингибиторы ароматазы (анастрозол, экземестан). Они назначаются только после тщательной оценки рисков и пользы и не применяются у женщин со средним риском. Лабораторные маркеры, способные предсказать риск до появления симптомов, пока не применяются в массовом масштабе, однако активно развиваются комбинированные модели оценки риска, которые учитывают как генетические, так и клинические данные», — отметил врач.
Раннее выявление спасает жизни. Скрининг позволяет диагностировать рак груди на стадиях I–II, когда лечение наиболее эффективно.
«Знание собственного риска помогает выстроить индивидуальную стратегию наблюдения и профилактики. Страх уменьшается, когда есть план действий: пройти оценку риска, обсудить календарь скрининга с врачом, при необходимости пройти генетическое тестирование, узнать о возможностях химиопрофилактики и помнить, что регулярные обследования — это не повод для тревоги, а часть заботы о себе», — заключил Буланов.